Tabla de contenidos
- 1 ¿Qué es la osteoporosis?
- 2 Síntomas de la osteoporosis
- 3 Diagnóstico de la osteoporosis
- 4 Causas de la osteoporosis
- 5 ¿Cuáles son los órganos del cuerpo más afectados por la osteoporosis?
- 6 ¿Qué hábitos pueden dañar nuestros huesos?
- 7 ¿Por qué los huesos se debilitan tanto que podrían romperse?
- 8 ¿La osteoporosis es un problema de las mujeres?
- 9 Las personas fallecen a consecuencia de la osteoporosis
- 10 Es tan importante la prevención de osteoporosis como la de la hipertensión y diabetes
- 11 ¿Cómo prevenir la osteoporosis?
- 12 ¿Qué es la densidad ósea -DMO- o masa ósea?
- 13 ¿Por qué la menopausia es una causa de osteoporosis?
- 14 ¿Es frecuente la osteoporosis en el hombre?
- 15 ¿Cómo sé si necesito calcio?
- 16 Día Mundial de la Osteoporosis: origen y relevancia en la industria médica
- 17 Fuentes
- 18 Autores
¿Qué es la osteoporosis?
La osteoporosis es una enfermedad crónica común que consiste en tener los huesos tan débiles por pérdida de minerales, en especial calcio, que pueden romperse fácilmente, hasta un pequeño golpe o caída puede ocasionar una fractura.
Ocurre una fractura por fragilidad cada 3 segundos en el mundo, en mujeres mayores de 50 años es 8 veces más probable sufrirlas que desarrollar cáncer de mama. Como la osteoporosis no presenta síntomas antes de una fractura, se le suele denominar “enfermedad silenciosa”.
En América Latina, la osteoporosis y las fracturas relacionadas están en aumento debido al envejecimiento de la población y los cambios en el estilo de vida. La prevalencia de osteoporosis en mayores de 50 años se ha estimado en un 15% a 30% de los hombres y 30% a 50% de las mujeres, llegando a superar el 50% en personas mayores de 70 años.
En Venezuela 25,6% de las mujeres mayores de 50 años presentan osteoporosis y 40,44% presenta osteopenia, según un estudio realizado por el Centro de Investigaciones de Litiasis Renal y Enfermedades Metabólicas de la Universidad de Carabobo, bajo el liderazgo del Dr. Gregorio Riera.
Síntomas de la osteoporosis
La osteoporosis se trata de una enfermedad silenciosa, por lo que muchas personas no saben que la padecen hasta que sufren una fractura.
Signos sugestivos de pérdida ósea
En las primeras fases, la osteoporosis rara vez presenta signos notorios. Sin embargo, algunas señales tempranas pueden incluir:
- Fragilidad en las uñas o cabello como reflejo de deficiencia de calcio.
- Dolores musculares, debido a exceso de hormonas descalcificantes de los huesos.
- Reducción ligera en la estatura sin causa aparente.
Síntomas más comunes de la osteoporosis
Cuando la enfermedad progresa, los síntomas se hacen más evidentes. Entre los más frecuentes se encuentran:
- Dolor de espalda intenso: causado por fracturas o colapsos en las vértebras.
- Pérdida de estatura con el tiempo: suele acompañarse de encorvamiento de la postura.
- Fracturas frecuentes: especialmente en cadera, muñeca o columna, incluso con golpes leves.
- Deformidad de la columna (cifosis): también conocida como «joroba de viuda», resultado del debilitamiento vertebral.
Diagnóstico de la osteoporosis
El diagnóstico de la osteoporosis no se basa únicamente en los síntomas, ya que la enfermedad puede avanzar de forma silenciosa. La prueba más utilizada para detectarla es la densitometría ósea (DEXA o DXA), un examen indoloro que mide la densidad mineral de los huesos, especialmente en la columna y la cadera.
El resultado se expresa en valores conocidos como T-score:
- Normal: T-score de –1 o superior.
- Osteopenia (baja masa ósea): entre –1 y –2.5.
- Osteoporosis: T-score de –2.5 o inferior.
Además de la densitometría, el médico puede solicitar análisis de sangre y orina para descartar deficiencias de calcio, vitamina D u otras enfermedades que afectan la salud ósea.
Causas de la osteoporosis
La tendencia a perder más hueso que a ganarlo está influida por múltiples situaciones, lo más frecuente son los cambios hormonales debidos a la edad, la menopausia en la mujer, por ejemplo, se considera una causa de osteoporosis primaria. También existen otros factores conocidos como secundarios. En general, las causas de osteoporosis son:
- La edad
- Baja ingesta de calcio a lo largo de la vida.
- Enfermedades que dificultan la absorción de nutrientes (Celiacos)
- Ingesta de bebidas carbonatadas (refrescos) alcohol o café en grandes cantidades, las cuales favorecen procesos de descalcificación.
- Uso de medicamentos de manera permanente como esteroides, anticonvulsivantes y otros.
- Tener un bajo peso corporal para la estatura.
- Tabaquismo
- Sedentarismo
- Las mujeres de piel blanca, con antecedentes familiares de osteoporosis, tienen mayor riesgo de padecer la enfermedad.
Con respecto a la dieta, el calcio, el fósforo y la vitamina D son nutrientes esenciales para la formación normal de los huesos. El cuerpo los utiliza para producir masa ósea. También son muy importantes las proteínas y otros nutrientes como el magnesio, manganeso, vitamina K y más.
Si no se obtiene suficiente calcio de la dieta o si el cuerpo no lo absorbe, se puede afectar la formación de los huesos durante el crecimiento y estos no obtienen la fortaleza necesaria al llegar a la edad adulta, adicionalmente, el organismo utiliza el calcio para muchas funciones, si el aporte externo es insuficiente lo tomará desde los huesos.
¿Crees que tienes deficiencia de calcio? Haz este test y descúbrelo
¿Cuáles son los órganos del cuerpo más afectados por la osteoporosis?
La osteoporosis es una enfermedad que afecta directamente al esqueleto, sin embargo, se considera una enfermedad sistémica (generalizada), debido a que las consecuencias de una fractura repercuten en todo el organismo.
Las fracturas por fragilidad pueden ocurrir principalmente en:
- Muñecas
- Cuello del fémur (cadera)
- Vértebras (columna)
Y aunque la osteoporosis afecta directamente a los huesos, las consecuencias de una fractura, dependiendo de la localización, puede provocar dolor intenso, postración, discapacidad, riesgo de infecciones, trombosis y muerte.
Las consecuencias directas para los pacientes que padecen estas fracturas de cadera, por ejemplo, son:

- 50% queda con alguna discapacidad
- 25% requerirá atención permanente
- 25% fallece por complicación
¿Qué hábitos pueden dañar nuestros huesos?
Exceso de sal
El exceso de sal en los alimentos promueve la excreción de calcio a través de la orina, también se ha planteado que puede desfavorecer la absorción de calcio a nivel intestinal.
Alcohol
Más de tres unidades (vasos) de alcohol por día pueden aumentar el riesgo de sufrir fracturas por fragilidad, en hombre y mujeres. El consumo de más de tres porciones de alcohol al día se asocia con un aumento del 38% y 68% del riesgo de sufrir fracturas osteoporóticas graves y de cadera, respectivamente, según una reciente revisión publicada por la Sociedad Americana de Menopausia.
Cafeína
La cafeína aumenta la pérdida de calcio a través de la orina y las heces y, por ello, junto con una dieta baja en calcio, más de 4 tazas de café al día podría impactar de manera negativa sobre la salud ósea.
Desnutrición e hipernutrición
Tener un peso bajo para la estatura (índice de masa corporal bajo), aumenta el riesgo de sufrir osteoporosis, sin embargo, el sobrepeso también puede favorecer la ocurrencia de fracturas, y además se ha demostrado que las personas obesas tardan más tiempo en ser dadas de alta después de una fractura.
Bebidas gaseosas
No está clara la razón por la cual las bebidas gaseosas a base de cola tengan efectos negativos sobre la salud de los huesos, se ha dicho que, por el contenido de ácido fosfórico, por el grado de acidez, que hacen perder calcio a nivel renal, etc.
Aunque no hay estudios suficientes que describan la causa, lo que es un hecho es que desplazan el consumo de agua y leche, bebidas que son beneficiosas para la salud en general.
Tabaquismo
El riesgo de fractura en mujeres posmenopáusicas que fuman aumenta aproximadamente en un 30%, independientemente de la densidad mineral de los huesos.
Sedentarismo
La baja actividad física, actual o pasada, tiene un efecto negativo sobre la salud de los huesos. La falta de ejercicio regular en las primeras décadas afecta la masa ósea que se ha ganado, el sedentarismo actual empeora la pérdida de tejido óseo.
¿Por qué los huesos se debilitan tanto que podrían romperse?
En las primeras décadas de la vida los huesos crecen y maduran, ganando calcio y otros minerales (masa ósea), después de los 40 años, comienzan a perderse los minerales que se adquirieron durante el crecimiento.
Hay factores que pueden hacer que se pierda masa ósea más rápido, un ejemplo es la menopausia.
¿La osteoporosis es un problema de las mujeres?
No, la pérdida de calcio y el aumento de la fragilidad de los huesos ocurren tanto en mujeres como en hombres, pero en las mujeres este proceso es más acentuado.
Sin embargo, en los hombres las fracturas por osteoporosis ocasionan una mayor tasa de complicaciones y muertes, también es 27% más frecuente que el cáncer de próstata.
Por todo lo anterior es tan importante prevenir, diagnosticar y tratar este problema en toda la población de riesgo.
Las fracturas por osteoporosis y sus complicaciones ocasionan más días de hospitalización que los infartos, el cáncer de mama y la diabetes
Los huesos que con mayor frecuencia se fracturan son las vértebras en la columna, la muñeca y la cadera. Las fracturas vertebrales ocasionan dolor, pueden provocar problemas respiratorios, por dificultad para mover bien el tórax al respirar y producen pérdida de estatura.
Las fracturas de cadera, requieren cirugía casi siempre, se asocian a un 20% de mayor riesgo de fallecer por la fractura en sí y por sus complicaciones.
Aproximadamente 60% de los pacientes que sobreviven a la fractura, requerirán asistencia y cuidados hasta un año después de la misma y 20% la necesitarán de por vida, es decir, las fracturas por fragilidad hacen de la osteoporosis un problema de toda la familia.
Se espera para el año 2050 un aumento en la incidencia mundial de fracturas de cadera en hombres en un 310% y en un 240% en mujeres.
Las fracturas de muñeca e incluso de tobillo provocan dolor, deformidad y limitación, también requieren cirugía para que la extremidad sea funcional nuevamente.
Quien presenta una fractura por osteoporosis tiene casi 2 veces más riesgo de presentar otra, fractura genera fractura, a pesar de ello 80% de las personas que han tenido una fractura osteoporótica no son identificadas y no de les indica tratamiento para la osteoporosis, aun cuando la fractura haya sido atendida.
Las personas fallecen a consecuencia de la osteoporosis
La osteoporosis aumenta el riesgo de complicarse, quedar con limitaciones importantes e incluso de fallecer, en las personas que sufren las fracturas. Tiene un impacto directo sobre la familia o entorno del enfermo, que requerirá de cuidados y apoyo personal, psicológico y monetario. El enorme costo humano y socioeconómico, así como el severo impacto de las fracturas en la independencia de los pacientes, se subestima.
Es tan importante la prevención de osteoporosis como la de la hipertensión y diabetes
La prevención comienza en la infancia, con un aporte adecuado de alimentos ricos en proteínas, calcio y vitamina D, así como realizando actividades físicas al aire libre para recibir sol.
A lo largo de toda la vida se deben mantener estas medidas y evitar o reducir conductas que lleven a la descalcificación de los huesos como ingerir alcohol, café y bebidas gaseosas en exceso.
Como una forma de crear conciencia sobre el problema de salud que representa la osteoporosis, la Fundación Internacional de la Osteoporosis (IOF, por sus siglas en inglés) fomenta una campaña anual, todos los 20 de octubre que es el Día Mundial de la Osteoporosis, con la finalidad de “hacer ruido” para que las sociedades, los profesionales de la salud, las autoridades de los gobiernos y los propios pacientes, pongan su atención, también, sobre este problema. La campaña de este año se denomina ¡Eso es osteoporosis!.
En Venezuela, la Sociedad Venezolana de Menopausia y Osteoporosis (SOVEMO) realiza actividades relacionadas con educación médica para promoción de la salud de los huesos.
¿Cómo prevenir la osteoporosis?
La prevención de la osteoporosis entra dentro de las estrategias de prevención primaria de las fracturas por fragilidad, actuar para fortalecer nuestros huesos desde la juventud redundará en beneficios a largo plazo.

Las medidas de prevención para este problema de salud incluyen:
- Garantizar una ingesta adecuada de nutrientes, especialmente calcio y vitamina D desde la infancia.
- Evitar hábitos nocivos como la ingesta excesiva de café y alcohol, reducir el consumo de tabaco.
- Combatir el sedentarismo, mantener actividades físicas regulares.
Realizar cambios nutricionales y en su estilo de vida para ayudar a reducir su riesgo de fractura.
Nutrientes claves
Calcio
En cualquier edad el calcio es un componente fundamental de nuestro esqueleto; el 99% del calcio presente en el cuerpo adulto promedio está en nuestros huesos. El calcio es importante para la salud ósea en todas las etapas de la vida, en especial, durante la adolescencia, periodo en que se acumula alrededor del 50% de nuestra masa ósea.
El calcio también desempeña un papel importante en el funcionamiento nervioso, muscular y en la coagulación de la sangre, lo cual requiere que los niveles de calcio en sangre estén minuciosamente controlados. Si hace falta calcio para cumplir las diferentes funciones en las que este mineral participa, y los aportes son insuficientes, el organismo lo tomará de los huesos.
En consecuencia, el esqueleto actúa como el “reservorio” de calcio del organismo. La hormona paratiroidea (PTH) presente en las glándulas paratiroides del cuello hace que el esqueleto libere calcio a la sangre para compensar el calcio deficiente.
El déficit observado en la ingesta de calcio pone en consideración la función que cumplen los suplementos de calcio en los sujetos sanos.
Vitamina D
La vitamina D tiene dos funciones clave para desarrollar y preservar huesos sanos: contribuye a la absorción del calcio de los alimentos, en el intestino y asegura una correcta renovación y mineralización de hueso.
- Favorece la absorción de calcio de los alimentos en el intestino
- Garantiza la correcta renovación y mineralización ósea
- Regula la PTH y reduce, así, la pérdida ósea inducida por la PTH
- Aumenta la densidad mineral ósea
- Estimula, de manera directa, el tejido muscular y reduce, así, el riesgo de caídas
La vitamina D se produce en la piel, ante la exposición a los rayos UV-B del sol, pero también se la puede obtener de algunos alimentos, como el pescado con alto contenido graso.
El déficit de vitamina D en los niños puede ocasionar retraso en el crecimiento y deformaciones óseas denominadas raquitismo. En el adulto, los mismos procesos producen osteomalacia, que es un “ablandamiento” de los huesos, debido a una mala mineralización.
Es común encontrar insuficiencia de vitamina D en grados variables, que pueden predisponer a la osteoporosis. En Venezuela existen importantes centros de investigación para el estudio de estos nutrientes y de los huesos.
Proteínas
Las proteínas de la dieta le proporcionan al cuerpo una fuente de aminoácidos necesarios para sostener el desarrollo de la matriz del hueso. También aumentan los niveles en sangre de una sustancia conocida como factor de crecimiento similar a la insulina tipo I (IGF-I), el cual desempeña una función importante en la formación ósea.
La baja ingesta de proteínas, así como de calcio y vitamina D, durante la niñez y la adolescencia puede afectar el crecimiento del esqueleto y puede modificar el potencial genético para alcanzar el máximo de masa ósea. En los adultos mayores, la baja ingesta proteica se asocia con una pérdida de densidad mineral ósea (DMO) en cadera y columna.
Magnesio
El magnesio desempeña una función importante en la formación ósea, ya que estimula el crecimiento de células formadoras de hueso, además ayuda a darle estabilidad al calcio dentro del hueso.
Cerca de la mitad de todo el magnesio que posee el cuerpo se almacena en el esqueleto. El déficit de magnesio es poco frecuente en poblaciones bien alimentadas. Sin embargo, la absorción de magnesio disminuye con la edad, por lo que los adultos mayores pueden presentar riesgo de déficit de magnesio.
Los alimentos que representan una buena fuente de magnesio son los vegetales verdes, las legumbres, nueces, semillas, granos no refinados, pescado y fruta disecada (ciruelas, uvas pasas).
Vitamina K
La vitamina K es necesaria para la producción de osteocalcina, que es la segunda proteína más abundante del hueso, después del colágeno. La osteocalcina es una proteína que ayuda a incorporar el calcio dentro de los huesos, para su correcto funcionamiento requiere de vitamina K.
Los alimentos que contienen una buena fuente de vitamina K son los vegetales de hojas verdes, como lechuga, espinaca, repollo y col, el hígado, algunos alimentos fermentados, como los quesos fermentados y el natto (comida japonesa a base de semillas de soja fermentadas), y la fruta disecada (ciruelas).
Ejercicio regular
Los huesos, al igual que los músculos, responden muy bien al ejercicio físico. Realizar ejercicio fortalece los huesos y es una estrategia para adquirir mayor densidad mineral durante el proceso de crecimiento y hasta los 25 años, aproximadamente, cuando se está consolidando la masa ósea.
El ejercicio también nos puede ayudar a mantener la fuerza muscular, la coordinación y el equilibrio, lo que a su vez ayuda a prevenir las caídas y las fracturas.
Los mejores ejercicios para los huesos son los de resistencia y los que requieren sostener el propio peso. Los ejercicios que hacen que lleve la carga de su propio peso hacen que uno se esfuerce a trabajar en contra de la gravedad. Estos incluyen levantar pesas, caminar, hacer senderismo, correr, subir escaleras, jugar tenis y bailar.
¿Qué es la densidad ósea -DMO- o masa ósea?
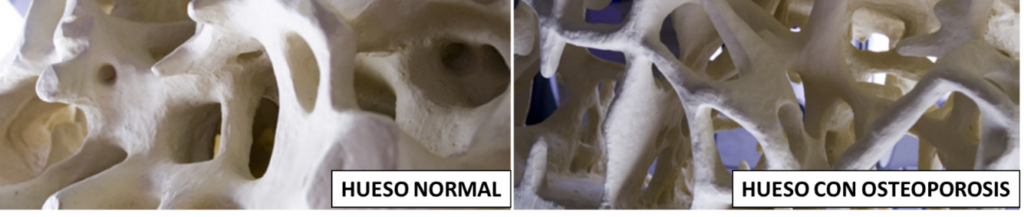
La densidad o masa ósea es la concentración de minerales, especialmente calcio y fósforo, que contienen nuestros huesos. El tamaño de nuestro esqueleto y la cantidad de hueso en él cambia considerablemente durante el transcurso de nuestra vida.

A medida que crecemos los huesos se van calcificando (llenando de calcio), como se puede ver en la figura, durante los primeros 10-12 años de vida, la masa ósea aumenta ininterrumpidamente, tanto en varones como en mujeres. La masa ósea máxima se alcanza alrededor de los 25 años, tal vez un poco más, dependiendo de variaciones genéticas.
La densidad o masa ósea se mantiene más o menos constante, debido a un balance entre ganancia de minerales y pérdida de minerales, hasta que aparece la menopausia en mujeres, cuando la pérdida de minerales se acelera. En el hombre se produce un descenso gradual en la edad avanzada.
Si bien la genética desempeña un papel importante, los hábitos de alimentación y la actividad física afectan la probabilidad, o no, de que una persona alcance su potencial genético de masa ósea máxima. La densidad ósea a cualquier edad es el resultado de la masa ósea máxima alcanzada a los 25 años y la cantidad de hueso que se va perdiendo a lo largo del tiempo.
¿Cómo se determina la densidad mineral o masa ósea?
La densidad mineral ósea se puede medir, se emplea un tipo de radiografía especial conocida como absorciometría central de rayos X de doble energía o más comúnmente densitometría -DXA-.
La densitometría permite determinar la concentración de minerales (calcio) presente en un área determinada de los huesos. Esta prueba no causa ningún dolor y usualmente se realiza en la columna lumbar y en la cabeza del fémur (hueso del muslo), que forma parte de la cadera.
Según los expertos la medición mediante DXA solo debería realizarse en el tercio distal del antebrazo (región de la muñeca) cuando no sea factible la medición en columna lumbar o cadera, sin embargo, hay equipos portátiles que pueden realizar estas mediciones en la muñeca y el talón, la medición es aproximada.
La densitometría permite conocer la cantidad de hueso en el esqueleto, pero no la calidad de este. Las mediciones de la densidad mineral ósea se usan para diagnosticar osteoporosis, para calcular la probabilidad que tiene un hueso de romperse y también para determinar si los tratamientos contra la osteoporosis son eficaces.
Otro estudio que permiten conocer cómo está la calidad del hueso es el análisis de la textura ósea o estudio del hueso trabecular (TBS, por sus siglas en inglés), aunque este análisis se puede hacer revisando algunos parámetros del hueso con densitometría, se correlaciona mejor con tomografía especial. Sin embargo, el estándar de oro sigue siendo la densitometría.
¿Qué significa tener una densidad ósea baja?
Cuando se realiza una densitometría, la concentración de hueso que tiene la persona a quien se le realiza la medición (medida en gramos/cm2), es comparada con unos valores de referencia (como el cualquier otro examen de laboratorio).
Si la persona tiene una concentración de minerales por debajo de los valores considerados normales, se dice que ha perdido densidad mineral.
Cuando la pérdida de densidad mineral es de 1 desviación estándar (DE) o más, se dice que hay osteopenia, la osteopenia es un escalón previo a la osteoporosis, significa menos hueso y es más frecuente que la de la osteoporosis. Si la pérdida de densidad mineral es más de 2,5 DE, se habla de osteoporosis.
¿En quiénes está indicada realizar una densitometría?
La mayoría de las guías internacionales recomiendan realizar la densitometría en mujeres postmenopáusica con edad igual o mayor a 65 años, en cuanto a los hombres hay controversias, la National Osteoporosis Foundation (NOF) y la International Society for Clinical Densitometry (ISCD) recomiendan la medición en los hombres mayores de 70 años y los canadienses consideran que debe ser a los 65 años.
Se debe realizar densitometría, también, en pacientes en quienes se haya iniciado tratamiento para la osteoporosis, en un periodo de 2 a 3 años, para evaluar la efectividad de este.
Como en todas las enfermedades, lo ideal es medir la densidad mineral si hay factores de riesgo para tener osteoporosis, si la persona ingiere de forma prolongada medicamentos que descalcifican los huesos, si tiene enfermedades que producen osteoporosis o si ya ha presentado una fractura por fragilidad y está bajo tratamiento.
Su médico le va a indicar la densitometría si Ud. es mujer y tiene factores de riesgo, por ejemplo:
- Es posmenopáusica
- Tuvo una menopausia antes de los 40 años.
- Ha tenido una dieta pobre en calcio durante su vida
- Toma medicamentos que descalcifican los huesos
Cuidar la salud ósea es importante… tómese unos minutos para realizar el siguiente cuestionario y así conocer si está en riesgo de padecer de osteoporosis.
- ¿Tiene 50 años o más?
- ¿Usted o alguno de sus padres tuvo fractura después de un golpe o caída leve?
- ¿Hay casos de osteoporosis en su familia?
- ¿Ha tomado o se ha inyectado esteroides como cortisona, prednisona, etc., por más de tres meses?
- ¿Su alimentación es baja en calcio?
- ¿Ingiere alcohol con frecuencia y en alta cantidad?
- ¿Ha perdido más de 3 cms de estatura?
- ¿Tuvo su última menstruación (menopausia) antes de los 45 años?
- ¿Sus períodos menstruales cesaron en los últimos 12 meses o más? (que no sea por embarazo o menopausia)
Si contesta afirmativamente (SI) a más de una pregunta, puede estar en riesgo de padecer de osteoporosis y deberá consultar a su médico, quien le podrá indicar si se debe realizar una densitometría.
¿Por qué la menopausia es una causa de osteoporosis?
Cuando comienzan los primeros cambios hormonales que anteceden a la menopausia (perimenopausia), la disminución progresiva de los estrógenos (hormona sexual femenina) induce la mayor producción de una sustancia que activa a las células que degradan (reabsorben) el hueso, los osteoclastos.
La reabsorción ósea se vuelve más rápida, superando la capacidad de formación del hueso, lo que resulta en una fase acelerada de pérdida ósea durante este período de transición, es decir, 1 a 3 años antes de la menopausia y dura de 5 a 10 años, lo que resulta en una pérdida promedio de densidad ósea del 10% al 12% en la columna y la cadera, esto puede ser más acentuado en mujeres más delgadas.
¿Es frecuente la osteoporosis en el hombre?
El 30% de las fracturas por osteoporosis, ocurre en hombres. Uno de cada cinco hombres mayor de 50 años sufrirá de una fractura por osteoporosis.
Al igual que en las mujeres, la osteoporosis en hombres no presenta síntomas específicos, hasta cuando los huesos se rompen o fracturan. Las fracturas más frecuentes son las de caderas, vértebras y muñecas.
Leer más: Todo sobre la osteoporosis en hombres
¿Cómo sé si necesito calcio?
Todos necesitamos calcio, pero, si desea conocer si puede estar en riesgo de desarrollar osteoporosis por falta de calcio, tómese un minuto para completar el siguiente cuestionario.
Si contesta afirmativamente (sí) a más de una pregunta, indica que puede estar en riesgo de padecer de osteoporosis y deberá consultar a su médico. Este le podrá indicar si se debe realizar una densitometría.
- ¿Alguno de sus padres fue diagnosticado con osteoporosis o se fracturó la cadera después de un golpe o caída leve?
- ¿Usted se ha roto algún hueso después de un golpe o caída leve?
- ¿Ha tomado o se ha inyectado esteroides (por ejemplo: cortisona, prednisona, etc.) durante más de tres meses?
- ¿Ha perdido más de 3 cm de estatura?
- ¿Ingiere alcohol con frecuencia en alta cantidad?
- ¿Usted es fumador(a)?
- ¿Sufre frecuentemente de diarrea?
- ¿Tuvo su última menstruación (menopausia) antes de los 45 años?
- ¿Sus períodos menstruales cesaron durante 12 meses o más (que no sea por embarazo o menopausia)?
¿Cuáles son las principales fuentes de calcio?
Los alimentos más ricos en calcio son, en orden de importancia: leches de cualquier tipo, quesos, yogurt, pescado con huesos (sardina), hojas como espinaca, brócoli y granos como las lentejas y arvejas. Los frutos secos también son fuente de calcio.
¿Qué son los suplementos de calcio y cuantos existen?
Los suplementos de calcio son combinaciones del mineral calcio con otras sustancias, que se emplea para ayudar a alcanzar las recomendaciones de calcio diarias, que no se pueden cubrir con la alimentación.
Existen muchos tipos de combinaciones, una de las mejores, debido a su biodisponibilidad (capacidad del organismo para aprovecharla) es el citrato de calcio, combinación de calcio y acido cítrico.
El citrato de calcio posee las mejores características en cuanto a aprovechamiento por parte del organismo y, además, menos efectos secundarios (no genera gases y minimiza el riesgo de cálculos renales), se puede tomar antes o después de las comidas. Otras sales de calcio a base de gluconato, fosfato y carbonato producen molestos efectos adversos y se absorben menos.
La osteoporosis es una enfermedad de los huesos, caracterizada por una disminución en la fortaleza y resistencia de los mismos. Los huesos están constituidos esencialmente por minerales, casi en 60%; de estos minerales el más importante es el calcio.
Por diversas razones, entre ellas el envejecimiento, los huesos tienden a perder minerales (calcio) y a hacerse más débiles, lo cual los hace propensos a romperse, inclusive con golpes leves. Cuando la pérdida mineral es muy importante el hueso puede volverse poroso, a este proceso se le denomina osteoporosis.
Desde hace muchos años se había considerado que la osteoporosis era un problema de salud que solamente afectaba a las mujeres. Hoy se sabe que los hombres también están en riesgo de sufrir osteoporosis, y aunque la proporción de hombres con osteoporosis es menor que la proporción de mujeres con la misma enfermedad, los hombres suelen complicarse más y tienen mayores posibilidades de fallecer por una fractura, en especial si es de cadera.
Día Mundial de la Osteoporosis: origen y relevancia en la industria médica
Cada 20 de octubre se celebra el día mundial de la osteoporosis, fecha que sirve para crear conciencia sobre la prevención y el diagnóstico de esta enfermedad.
La osteoporosis se presenta cuando se pierde demasiada masa ósea y los huesos se debilitan. Esto se debe a que la pérdida de tejido óseo va a un ritmo más acelerado que la formación de nuevo tejido..
Según la Fundación Internacional de Osteoporosis (IOF, por sus siglas en inglés) la osteoporosis es una enfermedad que hace que los huesos se vuelvan débiles y frágiles. Esto aumenta considerablemente el riesgo de que se rompan, incluso después de una caída o un golpe menor. La enfermedad no presenta síntomas evidentes, por lo que muchas personas no saben que tienen osteoporosis hasta que sufren una fractura.
Se solía pensar en la osteoporosis como una enfermeda degenerativa de los huesos, pero a lo largo del tiempo se ha comprendido que la pérdida de masa ósea ocurre por cambios en dos etapas de la vida: la menopausia (osteoporosis posmenopáusica) y la senectud (osteoporosis senil).
Desde el nacimiento los huesos se desarrollan y crecen hasta alcanzar un pico máximo de minerales, llamado masa ósea, esto ocurre alrededor de los 20 años. Desde los 20 y hasta los 40 años más o menos, los huesos se renuevan, es decir, las células de los huesos fabrican hueso nuevo para reemplazar al hueso viejo, este proceso ayuda a mantener fuerte nuestro esqueleto.
Cuando comenzamos a envejecer el proceso de renovación se enlentece considerablemente, y la velocidad de reposición de hueso envejecido y removido del esqueleto no ocurre al mismo ritmo, lo cual hace que se tornen porosos.
Este proceso ocurre tanto en hombres como mujeres, pero en estas últimas se acelera la pérdida ósea cuando llega la menopausia, debido a que las hormonas femeninas (estrógenos) tienen un efecto “protector” sobre el esqueleto.
Consecuencias de vivir con osteoporosis
– Mayor riesgo de fracturas
En todo el mundo, una de cada tres mujeres y uno de cada cinco hombres mayores de cincuenta años sufrirán una fractura ósea a causa de la osteoporosis. Adicionalmente debemos tener en cuenta que después de una primera fractura osteoporótica el riesgo de sufrir una nueva fractura se incrementa en un 86%.
Las fracturas más frecuentes debidas a osteoporosis son las fracturas de columna vertebral y las fracturas de cadera, ambas están asociadas a una elevada morbilidad.
Una persona que sufre una fractura de cadera tiene 20 a 24% mayor riesgo de fallecer como consecuencia de esa fractura en el primer año de haberla sufrido.
En efecto las fracturas de cadera pueden representar una verdadera catástrofe para quien la sufre y para sus familiares, no solamente por elevar la mortalidad, sino porque pueden causar pérdida de la función, un 60% de los afectados requerirá asistencia hasta un año después de la fractura, es decir, una fractura de cadera puede significar la pérdida de la movilidad, la independencia o hasta un riesgo de muerte para el que la presente
Por eso es recomendable ser cuidadosos para evitar caídas que, a su vez, resulten en fracturas.
– Problemas para realizar actividades de la vida diaria
Tener un estilo de vida limitado por causa de la osteoporosis puede dificultar a algunos pacientes a realizar actividades cotidianas.
Un estudio no muy reciente pero vigente, en el que se evaluó el impacto de la osteoporosis sobre la calidad de vida, encontró que después de una fractura 23,94% de los pacientes masculinos manifestaron problemas para realizar sus actividades diarias.
– Depresión o ansiedad
Las emociones son determinantes en el estado de salud de una persona y más en enfermedades que te hacen cambiar tu estilo de vida en un abrir y cerrar de ojos.
Sufrir una fractura que afecte la movilidad y la independencia, puede tener un impacto considerable en el estado de ánimo del paciente, y también del familiar que se convierte en cuidador.
¿Cómo prevenir la osteoporosis?
Debe comenzar desde la juventud, lo más temprano posible, y está enfocada en mantener una alimentación balanceada rica en calcio y vitamina D (la mejor fuente de calcio son los lácteos), realizar actividad física y mantener hábitos de vida sana, estos son los mejores aliados.
Una dieta además de contener suficiente calcio, vitamina D y proteínas debe contener otros micronutrientes como por ejemplo, la vitamina K, el magnesio, el zinc, entre otros que son importantes para reducir el riesgo de osteoporosis.
Existen factores de riesgo que se pueden modificar como tener un estilo de vida sedentario, fumar e ingerir bebidas alcohólicas y otras bebidas como café y gaseosas sin moderación. Es importante que las personas entiendan que hay factores de riesgo individuales que deben conversar con su médico.
La osteoporosis no produce síntomas que avisen del progresivo deterioro de la estructura ósea hasta que ya es muy tarde. Es una enfermedad crónica, aunque se ha definido como «una enfermedad pediátrica con consecuencias geriátricas”, de ahí la insistencia del momento de inicio de las medidas preventivas.
El incremento en la expectativa de vida en la población impulsa un rápido incremento en la incidencia de osteoporosis, sobre todo porque no hay estrategias sólidas de concientización sobre la prevención y tratamiento de la enfermedad.
El Día Mundial de la Osteoporosis es una ocasión para que todas las organizaciones aliadas de nuestros huesos, sumen esfuerzos de manera coordinada y levanten la voz, con la suficiente fuerza, para que el mensaje sobre la lucha contra la osteoporosis sea escuchado en cada rincón del mundo.
Leer más: Factores de riesgo de osteoporosis: Conoce tu nivel de riesgo
Fuentes
- IOF Compendium of Osteoporosis – Second Edition. 2019
- Hernández A. et al. Recomendaciones de la Sociedad Española de Reumatología sobre osteoporosis. Reumatología clínica 2019; 15 (4): 188-210
- Camacho P et al. AMERICAN ASSOCIATION OF CLINICAL ENDOCRINOLOGISTS/ AMERICAN COLLEGE OF ENDOCRINOLOGY CLINICAL PRACTICE GUIDELINES FOR THE DIAGNOSIS AND TREATMENT OF POSTMENOPAUSAL OSTEOPOROSIS— 2020 UPDATE. End Prac. 2020; 26 (1).
- Liu J, Curtis M, Cooper C et al. State of the art in osteoporosis risk assessment and treatment. J of Endoc Inv. 2019
- Management of osteoporosis in postmenopausal women: the 2021 position statement of The North American Menopause Society. The Journal of The North American Menopause Society. 202; 28 (9): 973-997
- Fundación Internacional de Osteoporosis: https://www.osteoporosis.foundation/
- Facultad de Ciencias Médicas de la Universidad Nacional de Córdoba: https://fcm.unc.edu.ar/20-de-octubre-dia-mundial-de-la-osteoporosis/
- Instituto Nacional de Artritis y Enfermedades Muscoesqueléticas y de la Piel: https://www.niams.nih.gov/es/informacion-de-salud/osteoporosis#:~:text=%C2%BFCu%C3%A1les%20son%20las%20causas%20de,riesgo%20de%20desarrollar%20la%20enfermedad.
- BARBA, Mercedes Sánchez et al. Calidad de vida en pacientes con osteoporosis en atención primaria. Actual. psicol. [online]. 2011, vol.25, n.112 [citado 2022-09-26], pp. 57-73 . Disponible en : http://pepsic.bvsalud.org/scielo.php?script=sci_arttext&pid=S0258-64442011000100003&lng=pt&nrm=iso. ISSN 0258-6444.